Hoy amigos, toca una revisión del virus del Zika, la cual como ya sabéis
fue declarada como potencial patógeno infeccioso que puede producir
epidemias a nivel mundial por la OMS. Así pues empecemos.
Es del género Flavivirus con un RNA monocatenario positivo.
 | |
| Estructura del virus del Zika |
Como buen flavivirus, está muy cercano filogenéticamente a otros virus
como los del dengue, la fiebre amarilla o la fiebre del Nilo Occidental.
Se transmite por mosquitos Aedes, entre los que destacan A. aegypti y
A. albopictus que se están expandiendo a nivel mundial.
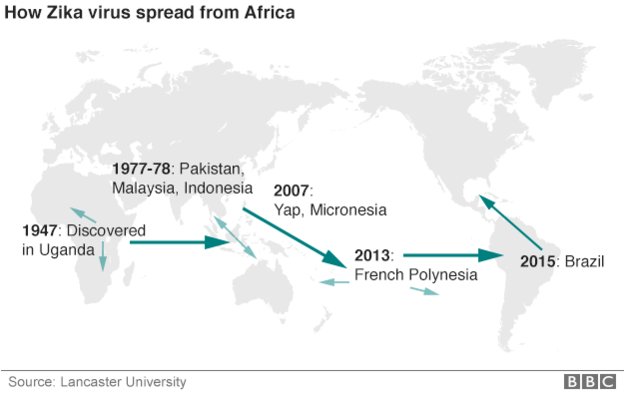
Este virus se aisló por primera vez en 1947 de un mono Rhesus durante un
estudio sobre la transmisión de la fiebre amarilla en los bosques de
Zika, Uganda.
El primer caso se describió en 1952 en Nigeria, en una niña de 10 años
que presentaba un cuadro de fiebre y cefalea.
En 1968 se logró aislar el virus con muestras provenientes de personas
en Nigeria.
En 2007 se registró la infección en la isla de Yap, que forma parte de
Micronesia, en el Océano Pacífico. Fue la 1ª vez que se detectó el
virus fuera de su área geográfica original: África y Asia.
También apareció unos años después en la polinesia francesa (2013-2014),
siendo posteriormente detectado por primera vez en el continente
Americano en febrero de 2014 por las autoridades de Chile que
confirmaron el primer caso en la Isla de Pascua.
En mayo de 2015 el virus del Zika apareció en Brasil, propagándose
rápidamente por casi toda América Latina, causando un gran brote en
varios países de la región entre 2015 y 2016. A diciembre de 2017, este
es el mapa con los países donde está el Zika:
Para el que quiera conocer las categorías de las que habla, aquí están clasificadas:
Actualmente, el virus se ha diseminado por todo el planeta, debido a su
capacidad de transmitirse directamente entre humanos por vía sexual, ya
no sólo por mosquitos.
Patogénesis: El virión se une a los receptores de la membrana de la
célula hospedadora (generalmente células cutáneas, entre ellas
fibroblastos, queratinocitos y células dendríticas inmaduras) a través
de la glicoproteína E de la envoltura, que induce la endocitosis del
virión.
En el citoplasma celular lleva a cabo su replicación y posteriormente
los viriones son liberados por exocitosis provocando la apoptosis de las
células infectadas. Posteriormente, se diseminan a los nódulos
linfáticos y al torrente sanguíneo.
Clínica: alrededor del 75-80% de los casos son asintomáticos y
generalmente la infección sintomática es leve. Los síntomas más
frecuentes, cuando se presentan, son erupción cutánea (rash), fiebre,
artralgias y conjuntivitis.
Los síntomas suelen aparecer alrededor de 3-14 días después de
la exposición y son autolimitados, resolviéndose en alrededor de 5-7 días. El problema principal del Zika no es en adultos, es en embarazadas por el gran poder teratogénico que tiene.
Se debe sospechar de Zika en pacientes que presenten síntomas clínicos
compatibles con la infección como son fiebre con erupción cutánea
maculopapular, artralgias y conjuntivitis junto a antecedentes de
exposición a zonas endémicas.
Transmisión: La fundamental es a través de los mosquitos, pero hay
otras: vía vertical de la madre al feto, vía sexual persistiendo en
secreciones genitales masculinas hasta 188 días después del inicio de los
síntomas y transfusiones sanguíneas. No está demostrado en lactancia materna.
Diagnóstico: El diagnóstico del virus del Zika se hace a través de PCR y
de serología. Se recomienda en adultos sintomáticos que acuden a
consulta dentro de las 2 semanas después del inicio de los síntomas
realizar prueba de PCR en tiempo real (RT-PCR) en suero y orina .
Si los resultados de la RT-PCR son negativos, no descarta la infección por Zika, hay que realizar pruebas serológicas de IgM del virus. El problema es que puede dar reacciones cruzadas con el dengue.
Si el adulto acude después de las dos semanas del inicio de los síntomas se realizará serología de IgM del virus y se valorará hacerle la RT-PCR.
En embarazadas que viven en zonas de alta exposición para el Zika se
harán serologías rutinarias de IgM durante los dos primeros trimestres,
si el resultado fuese dudoso, se confirma con RT-PCR.
Si se sospecha o se confirma la infección por el virus del Zika, se valora la
realización de ultrasonidos seriados cada 3-4 semanas para monitorear la
anatomía y el crecimiento del feto.
Tratamiento: Actualmente no hay un tto.eficaz específico para el Zika.
Se recomienda atención médica de apoyo basada en reposo, hidratación, y
control del dolor y la fiebre. Se pauta paracetamol, mejor que la
aspirina y otros AINES para reducir los riesgos de hemorragia asociados.
Prevención: Se recomiendan varias medidas, entre las que se destacan:
protegerse frente a las picaduras de mosquito cuando se viaje a zonas
endémicas, mujeres embarazadas deben evitar viajar a zonas endémicas y
si tratan de embarazarse deben posponerlo mientras dure el viaje.
También se transmite por vía sexual, así que no se recomienda la
actividad sexual en caso de que el hombre haya viajado a alguna zona
endémica o bien utilizar el condón.
Si se está pensando la concepción hay que esperar un mínimo de 6 meses
si el hombre padeció la infección y un mínimo de 8 semanas si fue la mujer la que se infectó o estuvo en
riesgo de exposición.
Actualmente, si bien no hay una vacuna eficaz comercializada, hay una
vacuna en fase de ensayos clínicos que ha demostrado una alta eficacia
en seres humanos en la primera fase.
Aquí les dejo el ensayo:
Actualmente se cree que la infección por el virus del Zika otorga inmunidad prolongada, posiblemente de por vida.
Y esto es todo, aquí os voy a dejar una revisión muy completa, hecha por la CDC con todas las recomendaciones.
Espero que os haya gustado y hasta la próxima.




No hay comentarios:
Publicar un comentario